“Mini Espinal” para Remplazo de Cadera y Rodilla en Pacientes Ambulatorios… Lo Mejor de Ambos Mundos
Maravillosamente, la gran mayoría de pacientes que se someten a un reemplazo de cadera o rodilla, caminan a las pocas horas después de realizar la cirugía y se van a casa después ese mismo día. Cuando recién empecé mi práctica, los pacientes eran admitidos el día anterior a la cirugía y se quedaban durante una semana o más, y luego muchos eran dados de alta y transferidos a un centro de rehabilitación. Esto contrasta con hace unos pocos años, cuando la mayoría de los pacientes permanecían en el hospital durante la noche o incluso unos días después de la cirugía. Cada año, el período de tiempo desde la cirugía hasta el alta y el regreso a las todas las actividades físicas se ha acortado cada vez más porque hemos mejorado. Les digo a mis pacientes que lo que más ha cambiado en mi práctica es cuánto más rápido y aparentemente más fácil los pacientes se recuperan y regresan a sus vidas totalmente activas.
Con la pandemia del Covid aún en curso, la mayoría de pacientes que antes se quedaban en la noche ahora quieren irse a casa durante la tarde del mismo día de su cirugía. Me complace informar que les está yendo muy bien a los pacientes, se sienten contentos y las complicaciones son aún menores. Esto se ha convertido en la “nueva norma”.
Atribuyo esto a la mejor preparación, cirugía y cura posoperatoria:
Los pacientes se están preparando mejor antes de ir a su cirugía. Cuando alguien sabe qué esperar, hay menos ansiedad y se cura más rápido. Soy un firme creyente de que la educación empodera. Veo esto una y otra vez. Les pedimos a nuestros pacientes que realicen algunos ejercicios simples de fortalecimiento antes de la cirugía, que son los mismos ejercicios que se les pide que hagan después de la cirugía. Este acondicionamiento preoperatorio facilita el curso postoperatorio y el paciente se siente más seguro. Ayudamos a nuestros pacientes a crear un plan para aplicar “después de la cirugía”. Tener un plan, incluso si es necesario cambiarlo, alivia la ansiedad y ayuda a las personas a recuperarse más rápido ya que están preparadas mental y físicamente. Lo que veo son pacientes que vuelven a caminan antes y sin cojear, conducen y regresan a su trabajo normal, a su familia y a su vida recreativa más rápido. Típicamente, cuando los pacientes regresan a las 6 semanas para su visita posoperatoria de rutina, a la mayoría les está yendo tan bien que ni siquiera los veo de nuevo por muchos años.
Definitivamente estamos haciendo un mejor trabajo durante la cirugía. Nuestras técnicas quirúrgicas y anestésicas nunca han estado tan refinadas como ahora. Quirúrgicamente, hemos desarrollado métodos mucho más exigentes con técnicas mínimamente invasivas. Estas mejoras han resultado en menos traumatismos de tejidos blandos y sangrado con una reparación más anatómica y fuerte. Los sistemas de cadera y rodilla de buena reputación y que han sido probados durante tiempo se han ampliado aún más, lo que ha resultado en nuestra capacidad de poder elegir entre un gran inventario de modelos y tamaños que me permite “armar un constructo clínico” que se adapte mejor a esa persona y cree una mecánica óptima de cadera o rodilla. Las características de desgaste de nuestras superficies de apoyo de rodilla y cadera modernas (la parte de la prótesis que se mueve una contra la otra) son una magnitud (x10) mejores que las de generaciones anteriores. Esto está resultando en prótesis mucho más duraderas, incluso en personas súper activas.
Es mejor que los pacientes se vayan a casa el día de la cirugía si se sienten cómodos (es decir, sin dolor), si se mueven de forma independiente (ciertamente no podemos esperar que un cónyuge o pareja los levante) y no están experimentando complicaciones como náuseas, vómitos, retención urinaria o confusión.
En artículos de blog anteriores, hablé de mi estrategia de adelantarme al dolor con nuestro régimen multimodal de manejo del dolor. Esto empieza con recetar medicamentos antes y después de la cirugía y tomando una serie de otros medicamentos de diferentes clases en un horario fijo. Esto resulta en un efecto aditivo con una prevención y alivio del dolor más profundos aún. Si bien los narcóticos son parte de la mezcla, no se enfatizan. Históricamente, los narcóticos eran el pilar central para controlar el dolor postoperatorio. Durante la cirugía, inyecto un “cóctel” de diferentes medicamentos en los tejidos que rodean el reemplazo de cadera o rodilla, así como un bloqueo del nervio aductor para las rodillas.
El anestesiólogo también está haciendo un mejor trabajo durante el procedimiento. Esa persona que cuida de usted durante el procedimiento y le administra la anestesia es un miembro fundamental e importante de nuestro equipo. Ha habido una tendencia clara y un reconocimiento en nuestra literatura de que la anestesia regional o espinal tiene una serie de ventajas sobre la anestesia general cuando se realiza una cirugía de reemplazo de cadera o rodilla.
Ahora también veo una tendencia de volver a la anestesia general para realizar el reemplazo total de articulaciones en pacientes ambulatorios (pacientes que se irán a casa el mismo día de la cirugía). Esto es debido a que administrar un anestésico general es más rápido, a menudo más predecible, y los pacientes se despiertan rápidamente cuando se detienen los gases anestésicos. Por lo tanto, este tipo de anestesia es más eficiente y se adapta mejor a un modelo de centro quirúrgico ambulatorio basado en volumen con pacientes de cirugías de reemplazo total de articulaciones que salen el mismo día.
Tener un curso intraoperatorio suave, una recuperación fluida y ningún reporte de complicaciones se puede lograr con anestesia espinal y también general. Hay algunos pacientes con condiciones que claramente favorecerían un anestésico espinal o un anestésico general, pero estos son la excepción. Administrar un anestésico espinal es una habilidad técnica, como una cirugía que requiere delicadeza y práctica, especialmente cuando el paciente es de avanzada edad y sufre de artritis y deformidad espinal, o en pacientes que han tenido una cirugía espinal anteriormente. Creo que las ventajas que ofrece la anestesia espinal o regional son importantes y, en mi experiencia, todavía encajan en un modelo de cirugía total de articulación para pacientes ambulatorios.
Una gran ventaja de la anestesia Espinal vs. General es que los pacientes típicamente necesitan menos medicamentos para mantenerse anestesiados, incluyendo menos narcóticos. Esta es una de las principales razones por las que más pacientes después de la anestesia espinal parecen sentirse “más normales” más rapidamente que después de una general. Eliminar o disminuir en gran medida nuestro uso de narcóticos ha disminuido maravillosamente las complicaciones postoperatorias como confusión, problemas respiratorios y estreñimiento. Los gases inhalados y otros medicamentos utilizados para la anestesia general también pueden dejar a algunos pacientes levemente confundidos después de la cirugía. Algunos de mis pacientes de edad avanzada o sus médicos expresan su preocupación por esto y solicitan específicamente anestesia espinal o regional por este motivo.
Otra ventaja de la anestesia espinal es que los pacientes tienden a despertarse “más suavemente y con mayor lentitud”. La anestesia espinal crea una parálisis temporal de la parte inferior del cuerpo pero no afecta la capacidad de una persona para respirar por sí misma, hablar y estar completamente presente durante la cirugía si así lo desea. La mayoría de los pacientes (y sus cirujanos) quieren dormir y no recordar nada hasta después que termine la cirugía y estén en la sala de recuperación. El sueño se induce después de que se coloca la anestesia espinal mediante la administración de un medicamento llamado propofol. Es un medicamento de acción corta administrado por vía intravenosa que induce el sueño y amnesia. Es el mismo medicamento que se usa habitualmente cuando alguien se somete a una colonoscopia y otros procedimientos cortos. Otro medicamento llamado versed se administra antes de la anestesia espinal y actúa como un valium de acción corta para relajar al paciente y también provee amnesia, por lo que los pacientes ni siquiera recuerdan que se les colocó el bloqueo espinal. Cuando se completa el procedimiento quirúrgico, se detiene el propofol y poco después el paciente se despierta, pero sin dolor porque el bloqueo espinal aún se encuentra activo. A medida que la anestesia espinal va perdiendo su efecto, el paciente puede volver a mover activamente la parte inferior de sus piernas. El dolor causado por la cirugía puede desarrollarse lentamente, el cual es tratado. Esto tiende a ser gradual y los narcóticos se evitan o minimizan con mayor facilidad.
Cuando se apagan los gases inhalados utilizados para inducir la anestesia general, el paciente se despierta, pero ahora con dolor posquirúrgico inmediato. Los analgésicos se administran nuevamente para tratar el dolor posoperatorio, pero ahora de manera más emergente y posiblemente en dosis más altas y con narcóticos. Otra ventaja de la anestesia espinal versus la anestesia general es que con la anestesia espinal no se manipula la boca y el cuello del paciente. La anestesia general requiere controlar las vías respiratorias. A veces, se inserta un tubo de respiración (tubo endotraqueal) en la tráquea y se induce una parálisis temporal para que el paciente no respire por sí solo. Algunos pacientes se quejan de tener dolor de garganta después. Los pacientes que reciben anestesia espinal respiran por sí mismos porque su tráquea no está paralizada y su vía respiratoria no está manipulada. La incidencia de TVP (trombosis venosa profunda) o el desarrollo de un coágulo de sangre en las extremidades inferiores también puede ser menor con anestesia regional que con anestesia general. Esto se debe en parte a que el paciente mantiene un tono y movimiento muscular más natural durante todo el procedimiento (no paralizado) con anestesia espinal. La anestesia espinal también reduce la precarga cardíaca, que es la presión venosa de la sangre que regresa al corazón, lo que a menudo produce menos sangrado intraoperatorio que con la anestesia general.
La anestesia espinal es claramente preferida en algunas afecciones como la EPOC (enfermedad pulmonar obstructiva crónica) y otras afecciones de carácter pulmonar. Durante la anestesia espinal, los pacientes respiran por sí mismos y su diafragma no se paraliza. Muchos médicos y pacientes también prefieren la anestesia espinal cuando hay un deterioro cognitivo subyacente, como la demencia o Alzheimer. Algunas deformidades cervicales o una vía respiratoria particularmente difícil también hacen que la anestesia espinal sea el método preferido de anestesia.
Hay algunas afecciones con las que la anestesia general es el método de anestesia preferido, como una deformidad espinal severa o una fusión espinal lumbar. Un individuo con déficits neurológicos en las extremidades inferiores recibirá anestesia general en lugar de anestesia espinal a menudo por temor a que se pueda culpar a la anestesia espinal de empeorar la afección. Ciertas afecciones cardíacas, como la estenosis aórtica, hacen que la anestesia general sea más segura. Las personas con trastornos hemorrágicos tampoco suelen recibir anestesia espinal debido a la preocupación de que el trauma producido cuando la aguja se inserta a través de la duramadre espinal lumbar pueda causar sangrado en el espacio subaracnoideo (el espacio lleno de líquido que rodea el cerebro, la médula espinal y las raíces nerviosas). Estos individuos reciben mejor tratamiento con anestesia general. Ocasionalmente, un anestésico espinal no proporciona un bloqueo completo o desaparece antes de que se realice el procedimiento. Entonces, se le administra al paciente una anestesia general.
Una desventaja de la anestesia espinal es que la vejiga se paraliza temporalmente y permanece paralizada hasta que los efectos de la anestesia desaparecen. Con la duración de la anestesia espinal tradicional, este período de tiempo era demasiado largo para que la vejiga no se vaciara, por lo que se inserta una sonda de foley (un tubo delgado que se inserta en la vejiga). Esto no era un problema cuando los pacientes pasaban la noche en la clínica. Esta situación no es óptima para alguien que regresa a casa el mismo día de su cirugía. Con una anestesia general, la vejiga no se paraliza temporalmente.
Muchos centros médicos han revertido a administrar anestesia general a todos sus pacientes que se someten a un reemplazo de cadera o rodilla, especialmente en el ámbito ambulatorio debido a que es más eficiente. Esto se me ha hecho difícil, ya que no quería renunciar a las ventajas de un anestésico regional (espinal).
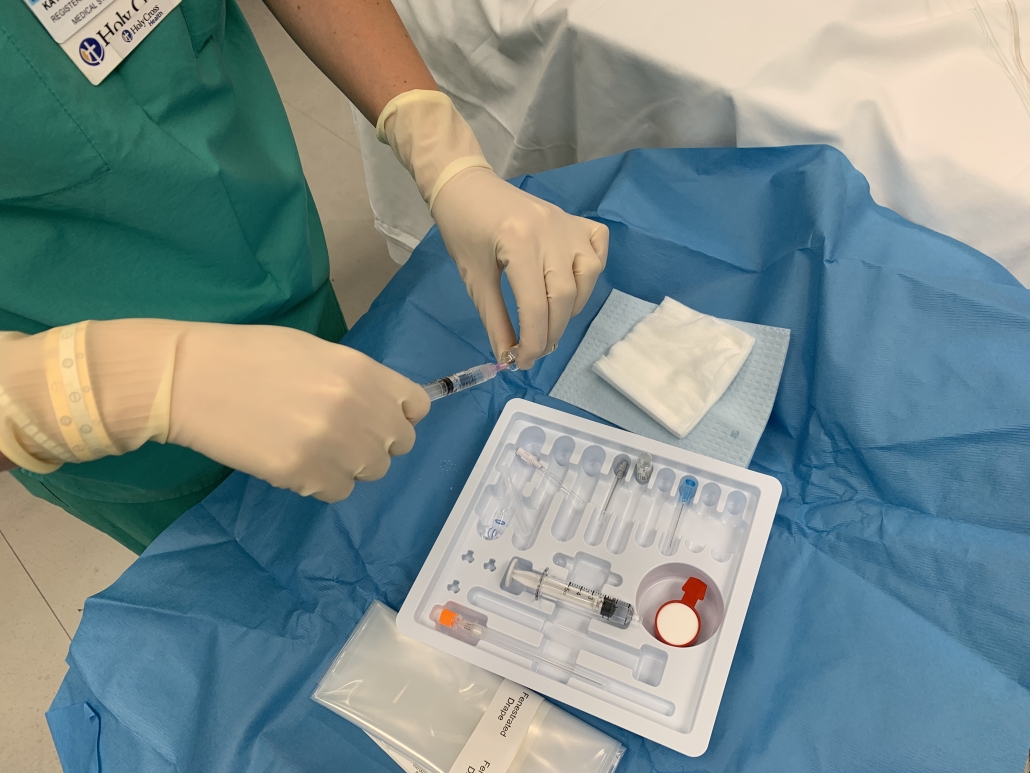
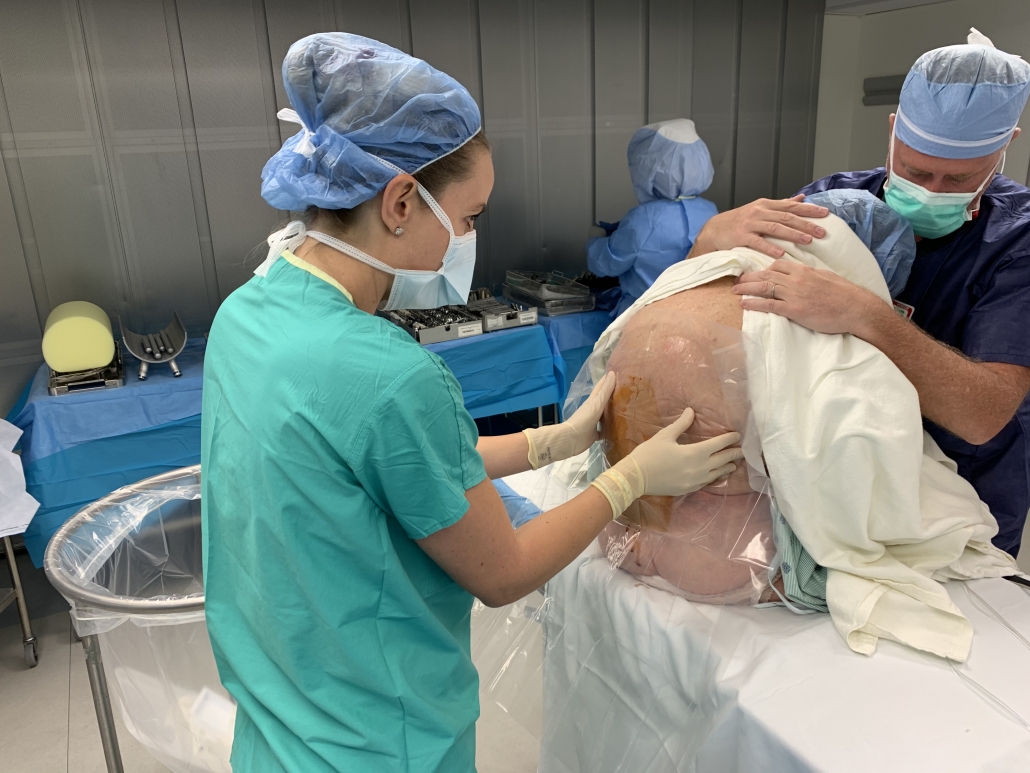
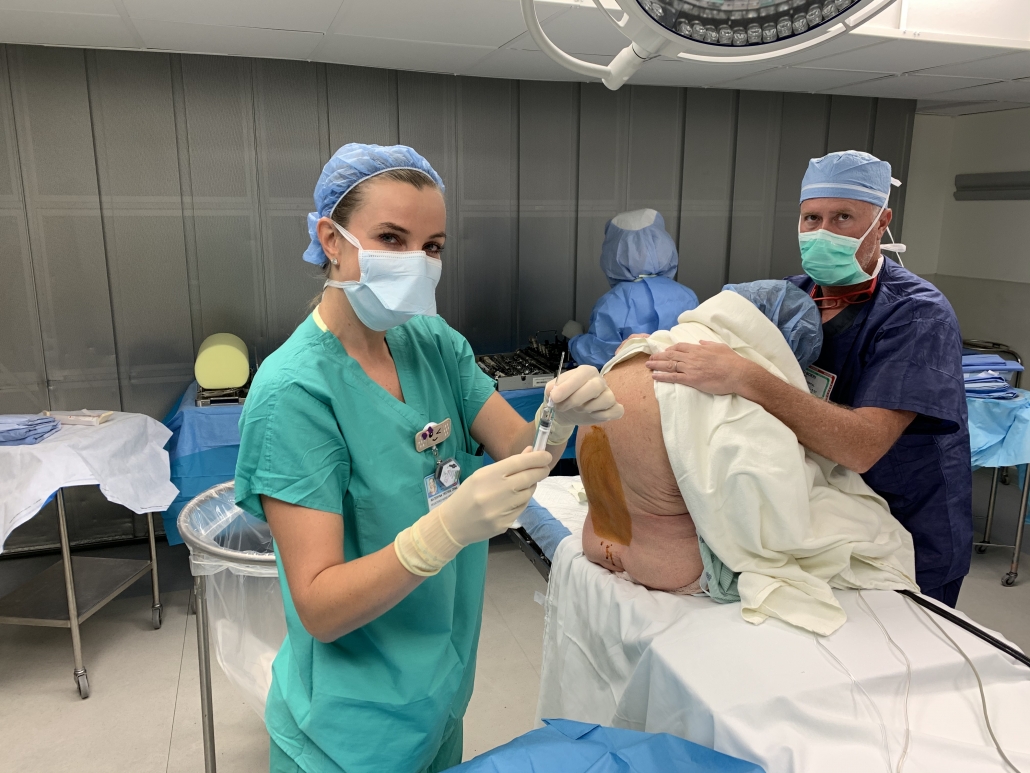
Trabajando con un equipo selecto de anestesiólogos y enfermeras anestesistas en Holy Cross Health, hemos modificado nuestra técnica espinal para que se les siga ofreciendo la opción de anestesia espinal o general a casi todos los pacientes y aun así puedan irse a casa pocas horas después de la cirugía. Nos hemos estado refiriendo cariñosamente a nuestra modificación espinal como una “mini espinal”. Es igual de eficaz pero dura menos tiempo. Los pacientes no necesitan un catéter de foley y pueden irse a casa más tarde ese mismo día. Considero que esto es “lo mejor de ambos mundos”.
La cantidad y tipo de anestesia local que se inyecta en el espacio subaracnoideo de la columna lumbar determina cuánto tiempo durará el bloqueo neurológico (parálisis). La cantidad seleccionada se basa en la altura del paciente, su edad y el tiempo estimado que tomará el procedimiento. Cuanto más bajo sea un paciente, más corto será el espacio subaracnoideo de la columna lumbar y, por lo tanto, se requerirá menos anestesia local. Las personas mayores tienden a metabolizar (o descomponer) el anestésico local más lentamente, por lo que se requiere menos anestesia. Si el tiempo total necesario para realizar la cirugía es relativamente corto y el equipo quirúrgico tiene “práctica y experiencia”, entonces se inyecta menos anestesia local, lo que resulta en un bloque más corto para operar.
La gran mayoría de mis pacientes continúan recibiendo anestesia espinal, no requieren un catéter de foley, caminan varias horas después de la cirugía y se van a casa. Nuestros equipos de anestesia utilizan un anestésico local de acción corta llamado Marcaine (Bupivacaine). Están instilando aproximadamente un 40% menos de volumen de lo que se administraba tradicionalmente. No puedo notar diferencia alguna durante la cirugía, aparte de que, más a menudo, los pacientes están ahora completamente despiertos, alertas y moviendo las piernas y listos para caminar antes de tiempo. Esto requiere de un equipo con práctica y predecible que trabaja con eficiencia. Ha sido muy gratificante. Realmente siento que están obteniendo lo mejor de ambos mundos.
El Dr. William A. Leone es el jefe de The Leone Center for Orthopedic Care (Centro de Atención Ortopédica Leone) de Holy Cross Health en Fort Lauderdale y se ha ganado la reputación de ser uno de los mejores cirujanos ortopédicos del país. Un cirujano ortopédico con amplia experiencia, su especialidad es resolver problemas complejos de cadera y rodilla. Le damos las gracias por leer nuestro blog. Si desea agendar una consulta personal, por favor póngase en contacto con nuestra oficina llamando al 954-489-4575 o enviando un correo electrónico a LeoneCenter@Holy-cross.com.